精巣がんの症状
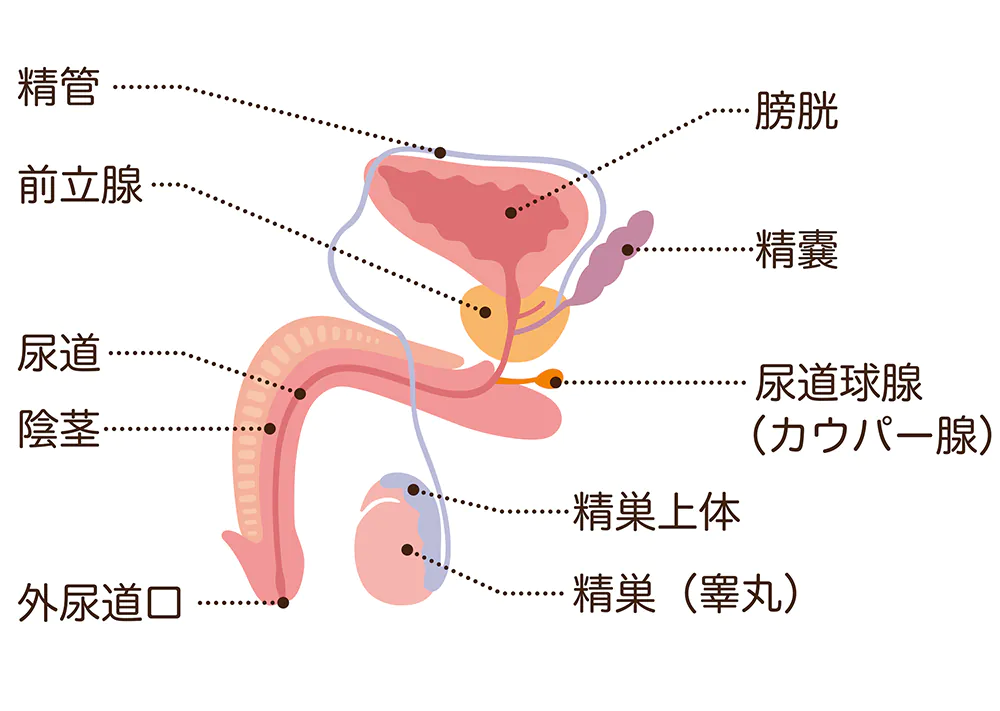 初期症状はほとんどなく、無痛性に精巣が大きくなったり、しこりができたりして発見されることが多いです。下腹部の鈍痛、陰嚢部の痛みがみられることもあります。
初期症状はほとんどなく、無痛性に精巣が大きくなったり、しこりができたりして発見されることが多いです。下腹部の鈍痛、陰嚢部の痛みがみられることもあります。
精巣がんは進行が早く、早期に転移を来します。病気が進行すると腹痛、呼吸困難、頸部リンパ節の腫れ、ホルモンの影響による乳首の腫大や疼痛、といった転移による症状が現れます。
異常に気がついても恥ずかしくて言い出せず、受診が遅れるケースもありますが、このように精巣がんの進行は早いので、当てはまるような症状がある際は泌尿器科にご相談ください。
精巣がんの発症は20~30歳代に多い
精巣がんの発症頻度は10万人あたりに1~2人とされ、男性が罹患する全腫瘍のうち1%と比較的少ないです。
しかし、20~30歳代の男性の固形がん(白血病など血液腫瘍以外のがん)の中では最も割合が高いと言われており、若年者に多いのが特徴です。
原因
 原因は不明ですが、停留精巣の患者さんでは、一般男性と比べて2~10倍の発症リスクがあります。
原因は不明ですが、停留精巣の患者さんでは、一般男性と比べて2~10倍の発症リスクがあります。
また、片側に精巣がんを発症した患者さんは20倍以上の頻度で反対側に、親族に精巣がんになった人がいる方は4~8倍の頻度で、精巣がんを発症するといわれています。
精巣に炎症を起こしたり、外傷を負うことも発症のリスクと考えられています。
精巣がんの検査・診断
触診
精巣を直接触り、精巣の腫れや硬さ、しこりや疼痛の有無などを調べます。
超音波検査
陰嚢に超音波の機械を当て、精巣の大きさや内部の状態を調べます。精巣がんの多くは、内部が不均一な腫瘤として描出されます。超音波検査は侵襲のない検査です。
血液検査
精巣がんの腫瘍マーカーとして、hCG(ヒト縦毛性ゴナドトロピン)、hCGβ(エイチシージーベータサブユニット)、AFP(アルファフェトプロテイン)、LDH(乳酸脱水素酵素)の値を調べます。
診断だけでなく、治療の効果判定の指標としても用いられています。
CT・MRI・PET-CT・骨シンチグラフィー
精巣がんは進行が早く、発見された時点で転移していることも少なくありません。
主にCT、MRI、PET-CTや骨シンチグラフィーで、原発巣の精巣の状態や転移の有無を調べます。
病理組織検査
上に述べた検査で精巣がんが疑われる際は、手術可能な状態であれば速やかに手術(高位精巣摘除術)を行います。摘出した精巣を顕微鏡で詳しく観察し、精巣がんの組織型(セミノーマ、非セミノーマ)や局所の進行度(脈管侵襲の有無)などを確定します。
精巣がんの治療
精巣がんと診断された場合、まずがんがある側の精巣を摘出する高位精巣摘除術を行います。
精巣は精索という、精巣を栄養する血管や精管などを覆う索条の組織を介して腹腔内とつながっています。精索はそけい部を通っており、手術の際はそけい部を切開して精巣、精巣上体、精索を一塊にて摘除します。
精巣がんの組織型(セミノーマ、非セミノーマ)や局所の進行度(脈管侵襲の有無)、転移の有無などによってステージ(Ⅰ,Ⅱ,Ⅲ)や予後分類(良好、中間、不良)を行ないます。
治療法は、これらのステージや予後分類によって異なります。
セミノーマ
転移がない場合(ステージⅠ)
約80%は再発がないので、多くの場合は無治療で、定期的に腫瘍マーカーやCT検査を確認しつつ経過観察を行ないます。
再発を認めても、ただちに抗がん剤治療を行なえばほぼ完治に至ります。再発予防目的の放射線照射や抗がん剤治療もありますが、再発しても完治しうること、治療による副作用などを勘案し、行なわないことが多いです。
転移がある場合(ステージⅡ以上)
放射線治療も選択肢となりますが、抗がん剤治療が主流となっています。
抗がん剤治療を行って、腫瘍マーカーの陰性化を待ちます。
抗がん剤治療は、通常3種類の抗がん剤を組み合わせ、3-4週間を1コースとします。
腫瘍マーカーが陰性化するまで続けることになり、通常は3-4コースですが、予後の悪いものなどは抗がん剤の組み合わせを変え、腫瘍マーカーが陰性化するまで治療していくことになります。
腫瘍マーカーの陰性化後に、画像上で確認できる腫瘍のかたまりがある程度以上の大きさであれば、後腹膜リンパ節郭清術という手術で、この腫瘍のかたまりを摘出します。摘出された腫瘍のかたまりに生きたがん細胞を認めた場合は、さらに追加で抗がん剤治療を行ないます。
非セミノーマ
転移がない場合(ステージⅠ)
病理組織で脈管浸潤の有無で再発率が変わるため、治療方針が異なります。
脈管浸潤がない場合は、経過観察もしくは後腹膜リンパ節郭清術を行ないます。
脈管浸潤がある場合は、経過観察、後腹膜リンパ節郭清術もしくは抗がん剤治療を1-2コース行ないます。
転移がある場合(ステージⅡ以上)
抗がん剤治療を行って、腫瘍マーカーの陰性化を待ちます。
抗がん剤治療は、通常3種類の抗がん剤を組み合わせ、3-4週間を1コースとします。
腫瘍マーカーが陰性化するまで続けることになり、通常は3-4コースですが、予後の悪いものなどは抗がん剤の組み合わせを変え、腫瘍マーカーが陰性化するまで治療していくことになります。
腫瘍マーカーの陰性化後に、画像上で確認できる腫瘍のかたまりがある程度以上の大きさであれば、後腹膜リンパ節郭清術という手術で、この腫瘍のかたまりを摘出します。摘出された腫瘍のかたまりに生きたがん細胞を認めた場合は、さらに追加で抗がん剤治療を行ないます。
よくあるご質問
精巣がんと言われたらどうすればいいですか?
精巣がんは進行が早いがんで、発見された際にすでに転移を来していることもよくあります。
しかし抗がん剤がよく効き、長期の治療期間を要すものの、一度は治癒しうるがんでもあります。
主治医と治療方針についてよく相談し、じっくり治療に取り組んでいきましょう。
精巣がんになったら子供が作れないのでしょうか?
残っている精巣の機能が正常であれば、片側の精巣を摘除しても治療後に挙児は可能です。しかし、抗がん剤の大量投与などの影響で、生殖機能にダメージを受け、治療後に不妊症となる場合もあります。治療開始前に精子を凍結保存することも可能ですので、主治医にご相談ください。
また、治療後は男性ホルモンが低下するなどの影響で性生活に悩みや不安を覚えることがあります。そちらに関しても、主治医にご相談ください。






